Нутритивная поддержка организма при стрессе в эпоху глобальных вызовов человечеству

1ФГАОУ ВО «Российский университет дружбынародов», Москва
2Клиника «Медгород»,Москва
РЕЗЮМЕ
Перенесенная коронавирусная инфекция вызывает стресси отрицательно влияет на психоэмоциональное здоровье людей. Коронавирус способенпроникать в центральную нервную систему, поражая нейроны и глиальные (вспомогательные)клетки. Проявляется это резкими перепадами настроения, низким самоконтролем поведения,паническими атаками. Питание являетсяважным определяющим фактором иммунного и неврологического статуса человека, приэтом недостаточное содержание микронутриентов в рационе питания является самым распространеннымпреморбидным фоном для развития патологических процессов. Во всем мире отмечаетсяневозможность компенсации витаминов и минералов традиционными пищевыми продуктами.Может быть целесообразным прием витаминно-минеральных и аминокислотных комплексов,отдельных минорных веществ. Другие нутриенты, такие как омега-3полиненасыщенные жирные кислоты, также поддерживают эффективную работу иммуннойи нервной систем, оказывая противовоспалительные эффекты.
КЛЮЧЕВЫЕ СЛОВА: коронавирус,постковидный синдром, стресс, питание, витамины, минералы, микронутриенты, минорныевещества, омега-3 полиненасыщенные жирные кислоты.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы заявляютоб отсутствии конфликта интересов.
Публикация выполнена при поддержке Программы стратегическогоакадемического лидерства РУДН.
Nutritional supportfor the body under stress in the era of global challenges to humanity
1Russian University of Peoples' Friendship, Moscow, Russia
2Clinic "Medgorod", Moscow, Russia
SUMMARY
The transferred coronavirus infectioncauses stress and negatively affects the psycho-emotional health of people. Coronavirusis able to penetrate the central nervous system, affecting neurons and glial (auxiliary)cells. This is manifested by sudden mood swings, low self-control of behavior, panicattacks. Nutrition is an important determinant of the immune and neurological statusof a person, while the insufficient content of micronutrients in the diet is themost common premorbid background for the development of pathological processes.All over the world, it is noted that it is impossible to compensate for vitaminsand minerals with traditional foods. It may be appropriate to take vitamin-mineraland amino acid complexes, individual minor substances. Other nutrients, such asomega-3 fatty acids, also support the efficient functioning of the immune and nervoussystems by providing anti-inflammatory effects.
KEY WORDS: coronavirus, post-COVID syndrome, stress, nutrition, vitamins, minerals, micronutrients,minor substances, omega-3 polyunsaturated fatty acids.
CONFLICT OF INTERESTS.The authors declare no conflictof interest.
The publication was made with thesupport of the RUDN University Strategic Academic Leadership Program.
Введение
Современный мир в настоящее время столкнулсясо множеством глобальных вызовов, оказывающих прямое влияние на состояние здоровьячеловека [1]. В декабре 2019 г. население планеты столкнулось с ранее неизученнойвирусной инфекцией SARS-CoV-2, перешедшей в масштабы мировойпандемии [2].
Для каждого человекапериод эпидемии стал сильным стрессовым фактором, повлекшим за собой внезапное изменениепривычного образа жизни. С целью борьбы с распространением инфекции были предпринятыразличные шаги, в том числе меры по социальному дистанцированию. Для выполненияэтих мер были введены строгий режим самоизоляции и карантин. Эффект этих радикальныхмер и обязательных ограничений сказался на психологических, физических, пищевыхи экономических аспектах жизни людей. Последствия карантина привели к выраженномуснижению мотивационных механизмов, формированию негативных психологических установоки увеличению числа психосоматических состояний. Согласно исследованию, проведенномув Китае, почти 35% населения испытывали психологический стресс в период локдауна[3]. Кроме того, снижалась физическая активность, приводя к малоподвижному образужизни [4].
Перенесенное заболеваниеоказало серьезное влияние на физическое здоровье пациентов. В МКБ-10 (код U09.9.) введена новая нозология «Состояниепосле COVID-19 (постковидный синдром)у взрослых». На практике «постковидный синдром», или синдромпостковидных нарушений (СПКН), – это зонтичный термин для комплекса персистирующихсимптомов, развивающихся у пациента после перенесенного COVID-19, и обозначает проблемысо здоровьем, оставшиеся по прошествии 4 и более недельпосле перенесенного острого заболевания, которыхдо коронавируса не было. Исследование, проведенное в Испании, с участием пациентов,перенесших COVID-19, показало высокую частоту остаточныхявлений (~50%) через 10–14 недель после начала заболевания. Согласно результатамисследования, в основном преобладали нетяжелые клинические симптомы: общая слабость,утомляемость, одышка, неврологические жалобы. Рентгенологические и спирометрическиеизменения при этом наблюдались менее чем у 25% обследованных. СПКН также был ассоциированс высоким уровнем стресса, оцениваемым по специальным опросникам, и снижением качестважизни [5].
Доступныеданные о частоте и клиническом течении СПКН немногочисленны и разнородны. В рядеисследований [6–8] использовали метод структурированного телефонного интервью. S.Halpin и соавт. провели опрос в среднем через 48 дней после выписки из больницы100 пациентов, из них 32 проходили лечение в отделении интенсивной терапии [9].Наиболее частым симптомом у респондентов оказалась общая слабость (встречалась в60,3% случаев в общей группе и у 72% пациентов после терапии в реанимационном отделении),за ней следовали одышка (в 42,6 и 65,6% случаев соответственно), психологическийстресс (в 23,5 и 46,9% случаев соответственно), снижение качества жизни по даннымопросника EQ5D (у 45,6 и 68,8% опрошенных соответственно) [6].
Помимо воздействияна физическое здоровье, пост-COVID-19-синдром также влияет на психологическое состояние,включая развитие тревоги, депрессии, посттравматического стрессового расстройстваи когнитивных нарушений, которые часто являются побочными продуктами экономическихпроблем или усложняющих факторов, особенно при длительном течении COVID-19 [10]. Большинство людей, перенесшихкоронавирусную инфекцию, переживают стрессовое состояние, часто переходящее впоследствиив хроническую форму, что позволяет говорить о так называемом посткоронавирусномсиндроме. По данным британских исследователей, этот синдром затрагивает до 10% населенияЗемли, подвергшегося сочетанию психосоциальных и биологических факторов стресс-уязвимости[11]. Новая болезнь вызвала смятение, панику и хаос,которые предсказуемо привели к стрессовым реакциям [12].
В практической психологии все чаще используетсятермин «синдром COVID-стресса» (СOVID stress syndrome), так как большинство переболевшихв популяции впоследствии переживали острое стрессовое расстройство, многие сталкивалисьс посттравматическим стрессовым расстройством, у 10% диагностированы затяжные тревожныерасстройства, невротические нарушения, депрессивные эпизоды, личностные деформации[13].
Недавниеисследования показали, что значительная часть пациентов с COVID-19 страдает синдромомусталости после перенесенного COVID-19 с симптомами, напоминающими синдром хроническойусталости (СХУ) [14]. Патофизиология СПКН сложна и включает в себя вегетативнуюдисфункцию, эндокринные нарушения и реактивные расстройства настроения (например,депрессию или тревогу) в сочетании с генетической, экологической и социально-экономическойпредрасположенностью [14].
В процессе воздействия стресса на организм активируютсяпрежде всего вегетативная и эндокринная системы, запускающие каскад реакций: выброскатехоламинов в кровоток приводит к симпатической активации, для обеспечения энергетическогодепо мобилизуется депонированная глюкоза и жирные кислоты, снижается эффективностьиммунной системы, изменяется работа внутренних органов за счет перераспределениякровотока с доминирующим вектором к мышцам и мозгу.
Хроническоетечение стресса приводит к сбою механизмов саморегуляции: нарушению биоритмов, подавлениюнеспецифических защитных реакций, иммунной супрессии.
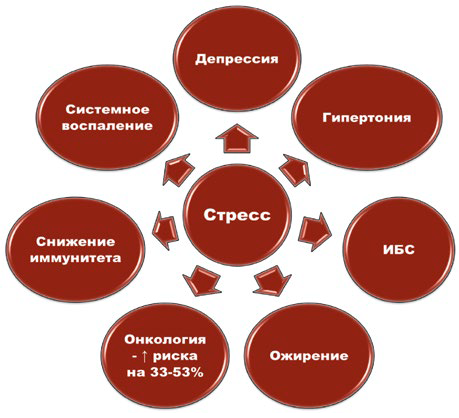
Данныйнеблагоприятный фон является отягощающим для течения любого соматического заболевания[15].
Нутритивныйстатус и стресс
Впоследние годы все больше внимания уделяется связи между рационом питания, отдельнымимикронутриентами и состоянием физического и психического здоровья человека.
Многочисленными научными исследованиямиустановлено, что большое количество нутриентов может оказывать комплексное воздействиена функции разных органов и систем организма за счет независимых и синергетическихмеханизмов, поэтому питание может сыграть ключевую роль в лечении и реабилитацииСПКН синдрома после COVID-19 [16].
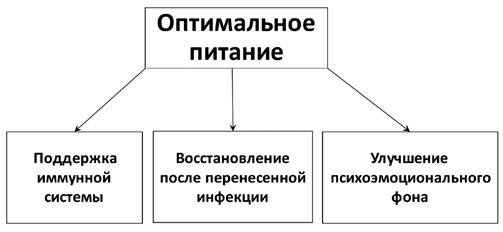
Оптимальноепитание регулирует нейрогуморальную систему посредством модификации сигнальных молекул,влияя на активность клеток и экспрессию генов. Различные нутриенты влияют на балансмикробиоты кишечника и функционирование оси «кишечник–мозг».
COVID-19изменил частоту и набор потребляемых человеком продуктов [17, 18.]. Эти измененияподтвердили гипотезу о том, что пребывание дома и социальное дистанцирование оказываютнегативное влияние на приверженность принципам здорового питания [17]. В частности,в Испании сообщалось, что рацион питания людей во время изоляции имел бо́льшую энергетическуюценность на 539 ккал, количественный и качественный дисбаланс, чем до COVID-19 [19].По сравнению с аналогичным периодом 2019 года возросло потребление растительнойпищи, такой как орехи, макароны, рис или обработанные овощи, немного увеличилосьпотребление яиц и красного мяса, но снизилось потребление жидкости [18]. Потреблениекрасного мяса превышало рекомендуемые диетические рекомендации, в то время как употреблениепродуктов растительного происхождения оставалось ниже рекомендуемого диапазона [18].
Исследование, проведенноесреди населения Польши, показало, что во время изоляции люди ели и перекусываличаще и больше по объему, причем эти тенденции чаще встречались у людей с избыточноймассой тела и ожирением [20]. Одна из возможных причин увеличения потребления энергиии тяга к высококалорийной пище могла быть связана с длительным пребыванием дома,однообразием жизни, удаленной работой и стрессом [21]. Модель питания китайцев вовремя изоляции из-за COVID-19 также изменилась,продемонстрировав снижение частоты потребления свежих овощей и фруктов, риса, птицы,мяса и соевых продуктов [22].
Примечательно, что при карантинево всех странах у людей с избыточной массой тела и ожирением отмечалось наиболеевыраженное нарушение рациона питания, образа жизни и более разрушительное пищевоеповедение, включающее частые перекусы, переедание и потребление пищи без чувстваголода [23, 24]. Кроме того, они реже потребляли фрукты, овощи и бобовые во времяизоляции и чаще потребляли молочные продукты, мясо и фаст-фуд [24]. Локдаун такжепривел к изменению моделей питания детей и подростков с ожирением, значительно увеличивпотребление ими картофельных чипсов, сладких напитков и красного мяса по сравнениюс тем же периодом в 2019 году [25]. Изменения рациона питания и пищевого поведенияпривели к значительному увеличению общей и жировой массы тела [26] и могут в долгосрочнойперспективе увеличивать риск развития алиментарно-зависимых заболеваний [27–30].Необходимо учитывать, что нездоровые привычки в еде на фоне негативных эмоций, изоляциии стресса имеют тенденцию к закреплению.
Нутритивнаяподдержка человека при СПКН
Оптимальноеи сбалансированное питание является неотъемлемой частью стратегии управления личнымриском во время пандемии COVID-19 [31] из-за иммуномодулирующихи антистрессовых эффектов, которые оказывают комплексные пищевые паттерны, а такженекоторые макро-, микро- и фитонутриенты [32].
Эпидемиологическиеисследования показали, что средиземноморская диета, связанная с высоким потреблениемфруктов и овощей [33], можетуменьшить маркеры воспаления и снизить риск развития депрессии. Напротив, воздействиедиеты с высоким гликемическим индексом и богатой рафинированными углеводами увеличиваетвозникновение депрессивных симптомов [34]. Высокое потребление насыщенных и трансжировможет привести к снижению когнитивных функций и дисфункции гиппокампа, что приводитк нарушению психологического благополучия [35].
Установлено,что целый ряд микронутриентов обладает защитным эффектом для мозга [36]: липидыв виде омега-3 жирных кислот (эйкозапентаеновая, докозагексаеновая, линолевая α-липоеваякислоты), витамины (C, B9, D3 и E), растительные полифенолы(флавоны: апигенин и лютеолин; флавонолы: тангеретин, хризин, кверцетин и дигидрокверцетин;изофлавоны: нарингенин, нарингин, геспередин, рутин; антоцианидины, фенольные кислоты,стильбен, теофиллин, капсаицин, пиперин, микроэлементы и эндогенные антиоксиданты:цинк, селен, глутатион, мелатонин, креатин и N-ацетилцистеин).
Проникновениенутриентов через гематоэнцефалический барьер может оказывать потенциальное защитноедействие на нейроны и эндотелий сосудов головного мозга [37]. Нейропротекторныеэффекты микронутриентов и биологически активных веществ лекарственных растений былипродемонстрированы как во многих доклинических экспериментах, так и в клиническихисследованиях [38].
Существуютданные, подтверждающие, что дефицит некоторых микронутриентов (например, витаминаС, группы витаминов В, натрия, магния, цинка, фолиевой кислоты, L-карнитина, L-триптофана,незаменимых жирных кислот и коэнзима Q10) играет важную роль в течении и прогрессированиисимптомов СПКН [39]. Экспертная группа Европейского агентства по безопасности продуктовпитания (EFSA) выделила витамины и минералы, необходимые для повышения иммунитетаи устойчивости к стрессу. В рекомендации вошли шесть витаминов – D, С, А, В6,фолат и В12, а также четыре минерала – цинк, железо, медь и селен[40].
Исследованияпоказывают, что острый и хронический психологический стресс связан с повышеннойвоспалительной активностью в организме, что способствует возникновению неблагоприятныхсимптомов психического здоровья [41]. Противовоспалительные свойства ПНЖК,фитонутриентов и антиоксидантов могут принести непосредственную пользу.
Омега-3 ПНЖК. Хорошо известно, что данные вещества оказывают благоприятное воздействиена иммунитет и блокируют воспалительный процесс, т. к. ω-3 ПНЖК запускает продукциюпровоспалительных цитокинов, способствующих секреции кортикотропин-рилизинг фактора– главного гормона, запускающего нейроэндокринный ответ на стресс, уменьшая симптомытревоги. Исследования показывают, что полиненасыщенные жирные кислоты омега-3 защищаютот депрессии и уменьшают симптомы депрессии [42, 43].
Кроме того, стоит отметить,что липиды составляют примерно 50–70% сухой массы мозга, а изменения в липиднойсреде мозга приводят к функциональным изменениям активности рецепторов и другихмембранных белков, влияя на нейротрансмиссию [44]. Было продемонстрировано, чтодиеты, богатые омега-3 жирными кислотами, активизируют гены, участвующие в поддержаниисинаптической функции и пластичности у животных и улучшении когнитивных функцийу людей [45]. Кроме того, дефицитомега-3 жирных кислот связан с повышенным риском развития различных психическихрасстройств, а их нормальное содержание важно для поддержания психологического благополучия[44].
В РКИ 2018 года оценивалидобавки омега-3 в качестве адъювантной терапии к стандартным антидепрессантам упациентов с большими депрессивными расстройствами. После 12-недельного лечения,по сравнению с плацебо, участники группы лечения омега-3 сообщали о меньшем количествесимптомов депрессии, чувствительности к тревоге и нарушениях сна, а также об улучшениирегуляции своих эмоций [46].
Витамин С принимает участие вобмене глутамата и катехоламинов, уменьшает стресс-опосредованное высвобождениекортизола. В дозе 0,5–3 г/д аскорбиновая кислота оказывает антидепрессивное, анксиолитическоедействие, снижает стресс-индуцированный подъем артериального давления, в том числеу госпитализированных пациентов (сильнее, чем витамин D)[47, 48]
Каротиноиды. В РКИ 2018 года оценивалосьвлияние каротиноидов (13 или 27 мг в день) на 59 молодыхздоровых участников, и было обнаружено, что потребление каротиноидов снижает психологическийстресс и улучшает эмоциональное и физическое здоровье по сравнению с плацебо [49].
Антиоксиданты. Другие антиоксиданты,такие как витамины A и E, также могут играть роль в развитии и облегчении тревожныхи депрессивных симптомов. Обсервационное исследование 80 пациентов показало, чтоу людей с генерализованным тревожным расстройством исходный уровень этих витаминовв сыворотке крови был ниже по сравнению со здоровыми людьми из контрольной группы[50]. После шестинедельного лечения витаминами А, С и Е [51] сообщалось о значительномповышении уровня антиоксидантов в крови и значительном снижении тревоги и депрессии[50].
Витамин D. Метаанализ 25 исследований, в котором приняло участие 7534 человека,показал, что витамин D оказывает влияние на негативные эмоции (g Хеджеса = -0,4990,95% ДИ [-0,8453, -0,1528], p = 0,0047, I 2 = 97,7%).Эффект наиболее выражен у пациентов с большим депрессивным расстройством, при тревоге,в возрасте 18–65 лет и у людей с недостаточностью витамина D (25(OH) D ≤20 нг/мл).Дополнительный прием витамина D оказывал положительный эффект на настроение приприеме в дозе до 4000 МЕ/д и прием не менее 8 недель[52].
Витамины группы В.Эти витамины необходимыдля репаративных процессов и поддержки нервной системы [53]. Метаанализ 10 исследований, включавших в общей сложности958 человек, показал, что прием витаминов группы В способствовал уменьшению симптомовстресса (SMD = 0,23, 95% ДИ = 0,02, 0,45, p = 0,03) [54].
Витаминно-минеральныекомплексы. Доказано,что прием ВМК мужчинами в возрасте 30–55 лет уменьшаетощущение стресса, повышает настроение, придает ощущение бодрости, улучшает когнитивныефункции при интенсивной умственной нагрузке [55]. У женщин старше 50 лет прием ВМК улучшает настроение иснижает выраженность психического стресса при выполнении тестов [56]. Еще одно исследованиебыло проведено на 242 здоровых добровольцах в возрасте 38,6 ± 13,6 лет, (79,8% изкоторых были женщины) находящихся в состоянии психологического стресса. Прием витаминно-минеральногокомплекса в сочетании с пробиотиками L. gasseri, B. bifidum, B. longum способствовалснижению психологического стресса на 22,7 % (с 34,1 ± 4,5 до 26,2 ± 6,1 балла пошкале воспринимаемого стресса (PSS 10), P <0,0001), утомляемости – на 45,0% (с16,8 ± 6,4 до 8,7 ± 6,2, P <0,0001). Эффект сохранялся через месяц после отменыкомплекса [57].
Магний.Одним из наиболее важных нутриентов, повышающихадаптационные резервы организма, в связи с выраженным антистрессовым эффектом являетсямагний. Магний улучшает нейротрансмиссию и снижает хроническое воспаление [58].
Дефицит магния приводит к сверхвозбудимостиклетки вследствие нарушения как минимум 3 типов белков: NMDA-рецепторов, катехол-О-метилтрансферазыи аденилат циклаз. Адренергические эффекты стресса индуцируют переход магния вовнеклеточное пространство, выведение элемента из депо и магнеурию, что формируетвыраженные дефициты.
Нутритивная коррекция рационапитания магнием стабилизирует работу гипоталамо-гипофизарно-надпочечниковой оси,купируя психологические проявления стресса (волнение, раздражительность, тревожность,депрессивные расстройства [59].
Одно из проведенных исследованийпоказало, что прием магния способствует уменьшению стресса: усталости, раздражительности,проблем сна [60]. Так, ежедневныйприем 300 мг магния и 30 мг витамина B6 способствовал уменьшению стресса, особенноу людей с исходно тяжелым уровнем стресса, со снижением баллов по шкале депрессии,тревожности и стресса (DASS-42) до 45% от исходного уровня [61].
Магнийсодержащие биодобавкиможно рекомендовать для повышения устойчивости организма к стрессу, а также с цельюснижения риска сердечно-сосудистых осложнений за счет свойства магния противодействоватьэкзотоксичности клеток и обезвреживать избыток гомоцистеина [62].
Одними из наиболее перспективных соединениймагния в клинической практике являются хелаты (греч. chele – клешня) – соединения, образовывающиестойкие малодиссоциирующие комплексы с металлами, легкорастворимые в воде. Биоусвояемостьминералов происходит в тонком кишечнике путем активного транспорта с присоединениемсвободного иона металла к транспортному белку, позволяющему переносить его в кровоток[63]. Биодоступность магния в хелатной форме достигает 80–90% [64], в то время какнеорганические соединения усваиваются не более 2–20% [63].
Магния бисглицинат представляет собойкомплекс минерала и глицина. Глицин – незаменимая аминокислота, выполняющая важныенейротрансмиттерные функции в головном мозге. В составе соединения с магнием онапроявляет дополнительный успокаивающий эффект. Предварительные исследования такжепоказывают, что глицинат магния может повышать уровень магния в тканях головногомозга [65].
Цинк. РДСПКИ исследовало 30 женщин, которые получали мультивитаминныйкомплекс с или без 7 мг цинка ежедневно в течение 10 недель. Женщины, которые принимали ВМК с цинком, продемонстрировали значительноеснижение показателей гнева-враждебности (P = 0,009) и депрессии-подавленности (P= 0,011), тогда как у женщин, которые принимали только витамины, улучшения настроенияне происходило [66]. Установлено, что риск развития депрессии на 33% ниже у тех,кто потребляет максимальное количество цинка с пищей на 33% (ОР 0,67, 95% ДИ: 0,58–0,76)и соответственно [67]. Другое исследование показало, что дополнительный прием цинкаповышает эффективность антидепрессантов у пациентов с клинической депрессией [68].
Железо.Более низкий уровень железа связан с депрессивнымнастроением, функциональной усталостью и ухудшением памяти в том числе у пожилыхлюдей [69]. Установлено, что риск развитиядепрессии на 43% ниже у тех, кто потребляет максимальное количество железа с пищей(ОР 0,57, 95% ДИ: 0,34–0,95) [69].
Куркумин. Куркумин представляет собой смесьтрех основных диарил гептаноидов: 75–77 % составляет куркумин (диферулоилметан),15–18 % – деметоксикуркумин, 5–7 % – бис-деметоксикуркумин. По химической структурекуркумин представляет собой бис- α-, β-ненасыщенный β-дикетон, образующийся в результатеконъюгации двух молекул феруловой кислоты, соединенных посредством метиленовогомостика [70].
В рядеисследований куркумин показал способность модулировать концентрации нейротрансмиттеров,нейропластичность, гипоталамо-гипофизарно-надпочечниковые нарушения, окислительныйи нитрозативный стресс и эндоканнабиноидную систему, все из которых могут быть вовлеченыв патофизиологию депрессии [71]. 12-недельноеРКИ в 2018 году специально изучало куркумин и обнаружило, что увеличение дозы (с500 до 1500 мг/день) в качестве дополнительного лечения большого депрессивного расстройстваоказывает значительное антидепрессивное действие [72]. Другое 12-недельное РКИ в2017 году с аналогичными дозами куркумина также показало аналогичные эффекты, улучшающиесимптомы депрессии, а также снижающие тревогу у взрослых с депрессией [73].
Плохаярастворимость в воде, биодоступность и фармакокинетические профили ограничиваюттерапевтическое использование куркумина, т. к. усваивается лишь на 5–10%. Для повышениябиодоступности при производстве капсул экстракт куркумина покрывают мицеллярнойоболочкой, представляющей собой «гидрофильные» микросферы. Мицеллы меняют процессабсорбции и дают возможность куркумину легче проникать в кровоток [74].
Пробиотики. Кишечная микробиота занимает одну из главных ролейв генезе хронического стресса, особенно на фоне перенесенного ранее инфекционногопроцесса [75]. У пациентов с COVID-19 выявлены изменения в составе кишечной микробиоты,особенно в контексте применения антибиотиков, и это может иметь как краткосрочные,так и долгосрочные последствия для физического и психологического благополучия,включая выздоровление и возникновение/тяжесть пост-COVID-19 синдрома [76]. Послеперенесенной инфекции COVID-19 происходит изменение состава и разнообразия микробиотыкишечника, которое сохраняется на протяжении 6 месяцев: снижается концентрация лакто-и бифидобактерий и повышается численность условно-патогенных микроорганизмов [77, 78].
Микробиом участвует в производстве широкого спектраважных соединений: короткоцепочечных жирных кислот (КЦЖК) [79], нейромедиаторов,цитокинов, нейропептидов. Кишечник может связываться с мозгом с помощью нервных,воспалительных и гормональных сигнальных путей, что влияет на психологическое благополучие[80]. Снижение КЦЖК приводит к увеличению грамотрицательныхмикробов и, как следствие, содержанию липополисахаридов – эндотоксинов, индуцирующихряд патологических реакций, усугубляющих течение стресса.
Пробиотики улучшаютпсихологические или физиологические показатели депрессии, тревоги или стресса улюдей, предрасположенных к нарушениям настроения. Отдельные штаммы пробиотиков снижаютконцентрацию кортизола у здоровых людей, Добавление к пробиотикам ФОС и ГОС повышаетколичество бифидобактерий, уменьшает выраженность тревоги и депрессии при употреблении≥ 5 г/д [81].
Установлено, что L. plantarum DR7 оказываетвлияние на обмен дофамина и серотонина, за счет чего осуществляется анксиолитическоеи антистрессорное действие. Исследования показали, что прием пробиотика с Lactobacillusplantarum DR7 снижает концентрацию кортизола, уменьшает ощущение стресса и тревоги.В подгруппе людей старше 30 лет улучшает отдельные показатели памяти и когнитивныеспособности у людей, находящихся в состоянии стресса, а также уменьшает частотудефекации при психогенной диарее [82, 83].

Заключение
Таким образом, сбалансированный рацион питания,богатый фруктами, овощами, омега-3 жирными кислотами, с низким потреблением трансжирови рафинированных углеводов может улучшить психологическое благополучие и помочьв контроле/облегчении пост-COVID-19 синдрома.
Принимая во внимание повышенную потребность организмав важных нутриентах в постковидный период для нивелирования стресс-связанных последствий,целесообразно осуществлять превентивные меры в виде назначения нутритивной поддержкина период до 6 месяцев после перенесенной коронавирусной инфекции.
В период реабилитации после COVID-19 международныегруппы ученых рекомендуют принимать биодобавки к пище, содержащие основные микронутриенты,играющие важную роль в комплексной реабилитации пациентов с коронавирусной инфекциейCOVID-19.
Список литературы / References
1. Dong E, Du H, Gardner L. An interactive web-based dashboard to track COVID-19in real time. Lancet Inf. Dis. 20(5):533–534. doi: 10.1016/S1473-3099(20)30120-1
2. Coronavirus disease 2019 (COVID-19). World Health Organization SituationReport. (Электронный ресурс). URL: https://www.who.int/ docs/default-source/coronaviruse/situation-reports/20200305-sitrep-45-covid-19.pdf(2022)
3. Ahorsu DK, Lin CY, Imani V, Saffari M, Griffiths MD, PakpourAH. The fear of COVID-19scale: Development and initial validation Int J. Ment. Health. Addict. 2020 1–9. doi:10.1007/s11469-020-00270-8
4. Bas D, Martin M, Pollack C, Venne R. The impact of COVID-19 on sport, physical activity andwell-being and its effects on social development Division for Inclusive Social Developmentin UN DESA. Policy Brief 73, 2020.
5. Moreno-Pérez O, Merino E, Leon-Ramirez JM, Andres M, RamosJM, Arenas-Jiménez J, Asensio S, Sanchez R, Ruiz-Torregrosa P, Galan I, Scholz A,Amo A, González-delaAleja P, Boix V, Gil J. COVID19-ALC research group. Post-acute COVID-19 syndrome.Incidence and risk factors: A Mediterranean cohort study. J. Infect. 2021 Mar;82(3):378–383. doi: 10.1016/j.jinf.2021.01.004
6. Halpin SJ, McIvor C, Whyatt G, Adams A, Harvey O, McLeanL, Walshaw C, Kemp S, Corrado J, Singh R, Collins T, O'Connor RJ, Sivan M. Postdischarge symptoms and rehabilitation needs in survivorsof COVID-19 infection: A cross-sectional evaluation. J. Med. Virol. 2021 Feb;93(2):1013–1022. doi: 10.1002/jmv.26368
7. Tenforde MW, Kim SS, Lindsell CJ, Billig Rose E, ShapiroNI, Files DC, Gibbs KW, Erickson HL, Steingrub JS, Smithline HA, Gong MN, AboodiMS, Exline MC, Henning DJ, Wilson JG, Khan A, Qadir N, Brown SM, Peltan ID, RiceTW, Hager DN, Ginde AA, Stubblefield WB, Patel MM, Self WH, Feldstein LR. IVY Network Investigators; CDC COVID-19 Response Team;IVY Network Investigators. Symptom Duration and Risk Factors for Delayed Returnto Usual Health Among Outpatients with COVID-19 in a Multistate Health Care SystemsNetwork – United States, March-June 2020. MMWR Morb Mortal Wkly Rep. 2020 Jul 31;69(30):993–998.doi: 10.15585/mmwr.mm6930e1
8. Carvalho-Schneider C., Laurent E., Lemaignen A., Beaufils E., Bourbao-Tournois C., Laribi S. et al. Follow-up of adults with non-critical COVID-19 two monthsafter symptoms’ onset // Clin.Microbiol. Infect. 2021;27(2):258–263. DOI: https://doi.org/10.1016/j.cmi.2020.09.052
9. Halpin S.J., McIvor C., Whyatt G., Adams A., Harvey O.,McLean L. et al. Postdischargesymptoms and rehabilitation needs in survivors of COVID-19 infection: a cross-sectionalevaluation // J. Med. Virol. 2021;93(2):1013–1022. DOI: https://doi.org/10.1002/jmv.26368
10. Shanbehzadeh S, Tavahomi M, Zanjari N, Ebrahimi-Takamjani I, Amiri-ArimiS. Physical and mentalhealth complications post-COVID-19: Scoping review. J. Psychosom Res. 2021 Aug;147:110525.doi: 10.1016/j.jpsychores.2021.110525
11. National Collaborating Centre for Mental Health (UK). Post-traumaticstress disorder. (NICE Clinical Guidelines, No. 116). URL: https://www.nice.org.uk/guidance/ng116/resources/posttraumatic-stress-disorder-pdf-66141601777861 Under CreativeCommons License: Attribution, 2020.
12. Акарачкова Е.С., Беляев А.А., КадыроваЛ.Р. и др. Стресс и питание. РМЖ. Медицинское обозрение.2021;5(5):316–321 (inRuss.).DOI:10.32364/2587-6821-2021-5-5-316-321
Akarachkova E.S., Belyaev A.A.,KadyrovaL.R.etal.Stress and nutrition.Russian Medical Inquiry. 2021;5(5):316–321 (in Russ.). DOI: 10.32364/2587-6821-2021-5-5-316-321
13. Белопасов В.В., Журавлева Е.Н., НугмановаН.П., Абдрашитова А.Т. Постковидные неврологические синдромы// Клиническая практика. 2021;12(2):69–82. doi: 10.17816/clinpract71137
Belopasov V.V., Zhuravleva E.N., NugmanovaN.P., Abdrashitova A.T. Post-covid-19 neurological syndromes. J. of ClinicalPractice. 2021;12(2):69–82 (in Russ.). doi: 10.17816/clinpract71137
14. Sandler CX, Wyller VBB, Moss-Morris R, Buchwald D, Crawley E, Hautvast J,Katz BZ, Knoop H, Little P, Taylor R, Wensaas KA, Lloyd AR. Long COVID and Post-infective Fatigue Syndrome: A Review.Open Forum Infect Dis. 2021 Sep 9;8(10):ofab440. doi: 10.1093/ofid/ofab440
15. Blanc-Lapierre A, Rousseau MC, Weiss D, El-Zein M, Siemiatycki J, ParentMÉ. Lifetime reportof perceived stress at work and cancer among men: A case-control study in Montreal,Canada. Prev. Med. 2017 Mar;96:28–35. doi: 10.1016/j.ypmed.2016.12.004
16. Stachowska E, Folwarski M, Jamioł-Milc D, Maciejewska D, Skonieczna-ŻydeckaK. Nutritional Supportin Coronavirus 2019 Disease. Medicina (Kaunas). 2020 Jun 12;56(6):289. doi: 10.3390/medicina56060289
17. Rundle AG, Park Y, Herbstman JB, Kinsey EW, Wang YC. COVID-19-Related School Closings and Risk of Weight GainAmong Children. Obesity (Silver Spring). 2020 Jun;28(6):1008–1009. doi: 10.1002/oby.22813
18. Rodriguez-Besteiro S, Tornero-Aguilera JF, Fernández-Lucas J, Clemente-SuárezVJ. Gender Differencesin the COVID-19 Pandemic Risk Perception, Psychology, and Behaviors of Spanish UniversityStudents. Int. J. Environ. Res. Public. Health. 2021 Apr 8;18(8):3908. doi: 10.3390/ijerph18083908.
19. Batlle-Bayer L., Aldaco R., Bala A., Puig R., Laso J., Margallo M., Vázquez-RoweI., Antó J.M., Fullana-i-Palmer P. Environmental and nutritional impacts of dietary changesin Spain during the COVID-19 lockdown. Sci. Total Environ. 2020, 748.
20. Sidor A, Rzymski P. Dietary Choices and Habits during COVID-19 Lockdown: Experience from Poland.Nutrients. 2020 Jun 3;12(6):1657. doi: 10.3390/nu12061657
21. Muscogiuri G, Barrea L, Savastano S, Colao A. Nutritional recommendations for CoVID-19 quarantine. Eur.J. Clin. Nutr. 2020 Jun;74(6):850–851. doi: 10.1038/s41430-020-0635-2
22. Jia P, Liu L, Xie X, Yuan C, Chen H, Guo B, Zhou J, Yang S. Changes in dietary patterns among youths in China duringCOVID-19 epidemic: The COVID-19 impact on lifestyle change survey (COINLICS). Appetite.2021 Mar 1;158:105015. doi: 10.1016/j.appet.2020.105015
23. Opichka K, Smith C, Levine AS. Problematic Eating Behaviors Are More Prevalent in AfricanAmerican Women Who Are Overweight or Obese Than African American Women Who Are Leanor Normal Weight. Fam Community Health. 2019 Apr/Jun;42(2):81–89. doi: 10.1097/FCH.0000000000000222
24. Błaszczyk-Bębenek E, Jagielski P, Bolesławska I, Jagielska A, Nitsch-OsuchA, Kawalec P. Nutrition Behaviorsin Polish Adults before and during COVID-19 Lockdown. Nutrients. 2020 Oct 10;12(10):3084.doi: 10.3390/nu12103084
25. Pietrobelli A, Pecoraro L, Ferruzzi A, Heo M, Faith M, Zoller T, AntoniazziF, Piacentini G, Fearnbach SN, Heymsfield SB. Effects of COVID-19 Lockdown on Lifestyle Behaviors inChildren with Obesity Living in Verona, Italy: A Longitudinal Study. Obesity (SilverSpring). 2020 Aug;28(8):1382–1385. doi: 10.1002/oby.22861
26. Larsen SC, Heitmann BL. More Frequent Intake of Regular Meals and Less FrequentSnacking Are Weakly Associated with Lower Long-Term Gains in Body Mass Index andFat Mass in Middle-Aged Men and Women. J. Nutr. 2019 May 1;149(5):824–830. doi: 10.1093/jn/nxy326
27. Serra-Majem L, Tomaino L, Dernini S, Berry EM, Lairon D, Ngo de la Cruz J,Bach-Faig A, Donini LM, Medina FX, Belahsen R, Piscopo S, Capone R, Aranceta-BartrinaJ, La Vecchia C, Trichopoulou A. Updating the Mediterranean Diet Pyramid towards Sustainability:Focus on Environmental Concerns. Int. J. Environ Res. Public. Health. 2020 Nov 25;17(23):8758.doi: 10.3390/ijerph17238758
28. Poobalan AS, Aucott LS, Clarke A, Smith WC. Diet behaviour among young people in transition to adulthood(18-25 year olds): a mixed method study. Health Psychol Behav Med. 2014 Jan 1;2(1):909–928. doi: 10.1080/21642850.2014.931232
29. Araiza AM, Lobel M. Teaching & learning guide for: Stress and eating: Definitions, findings,explanations, and implications. Soc Personal Psychol Compass. 2018; 12:e12391. https://doi.org/10.1111/spc3.12391
30. Moynihan AB, van Tilburg WA, Igou ER, Wisman A, Donnelly AE, Mulcaire JB. Eaten up by boredom: consuming food to escape awarenessof the bored self. Front Psychol. 2015 Apr 1;6:369. doi: 10.3389/fpsyg.2015.00369.
31. Gasmi A, Noor S, Tippairote T, Dadar M, Menzel A, Bjørklund G. Individual risk management strategy and potential therapeuticoptions for the COVID-19 pandemic. Clin. Immunol. 2020 Jun;215:108409. doi: 10.1016/j.clim.2020.108409
32. Fernandez ML, Raheem D, Ramos F, Carrascosa C, Saraiva A, Raposo A. Highlights of Current Dietary Guidelines in Five Continents.Int J Environ Res Public Health. 2021 Mar 10;18(6):2814. doi: 10.3390/ijerph18062814
33. Lassale C, Batty GD, Baghdadli A, Jacka F, Sánchez-Villegas A, Kivimäki M,Akbaraly T. Healthy dietaryindices and risk of depressive outcomes: a systematic review and meta-analysis ofobservational studies. Mol Psychiatry. 2019 Jul;24(7):965–986. doi: 10.1038/s41380-018-0237-8
34. Salari-Moghaddam A, Saneei P, Larijani B, Esmaillzadeh A. Glycemic index, glycemic load, and depression: a systematicreview and meta-analysis. Eur. J. Clin. Nutr. 2019 Mar;73(3):356–365. doi: 10.1038/s41430-018-0258-z
35. Kastorini CM, Milionis HJ, Esposito K, Giugliano D, Goudevenos JA, PanagiotakosDB. The effect of Mediterraneandiet on metabolic syndrome and its components: a meta-analysis of 50 studies and534,906 individuals. J. Am. Coll. Cardiol. 2011 Mar 15;57(11):1299–313. doi: 10.1016/j.jacc.2010.09.073
36. Blondeau N. The nutraceutical potential of omega-3 alpha-linolenic acid in reducingthe consequences of stroke. Biochimie. 2016 Jan;120:49–55. doi: 10.1016/j.biochi.2015.06.005
37. Campos-Bedolla P, Walter FR, Veszelka S, Deli MA. Role of the blood-brain barrier in the nutrition of thecentral nervous system. Arch Med Res. 2014 Nov;45(8):610–38. doi: 10.1016/j.arcmed.2014.11.018
38. Virmani A, Pinto L, Binienda Z, Ali S. Food, nutrigenomics, and neurodegeneration--neuroprotectionby what you eat! Mol. Neurobiol. 2013 Oct;48(2):353–62. doi: 10.1007/s12035-013-8498-3
39. Bjørklund G, Dadar M, Pen JJ, Chirumbolo S, Aaseth J. Chronic fatigue syndrome (CFS): Suggestions for a nutritionaltreatment in the therapeutic approach. Biomed Pharmacother. 2019 Jan;109:1000–1007. doi: 10.1016/j.biopha.2018.10.076
40. EFSA NDA Panel (EFSA Panel on Nutrition, Novel Foods andFood Allergens), Turck D, Bohn T, CastenmillerJ, de Henauw S, Hirsch-Ernst KI, Knutsen HK, Maciuk A, Mangelsdorf I, McArdle HJ,Naska A, Peláez C, Pentieva K, Thies F, Tsabouri S, Vinceti M, Bresson J-L, SianiA. Scientific Opinion on the scientific advice related to nutrient profilingfor the development of harmonised mandatory front-of-pack nutrition labelling andthe setting of nutrient profiles for restricting nutrition and health claims onfoods. EFSA Journal 2022; 20( 4):7259, 48 pp. https://doi.org/10.2903/j.efsa.2022.7259
41. Maydych V. The Interplay Between Stress, Inflammation, and Emotional Attention: Relevancefor Depression. Front Neurosci. 2019 Apr 24;13:384. doi: 10.3389/fnins.2019.00384
42. Sublette ME, Ellis SP, Geant AL, Mann JJ. Meta-analysis of the effects of eicosapentaenoic acid(EPA) in clinical trials in depression. J. Clin. Psychiatry. 2011 Dec;72(12):1577–84. doi: 10.4088/JCP.10m06634
43. Mozaffari-Khosravi H, Yassini-Ardakani M, Karamati M, Shariati-Bafghi SE. Eicosapentaenoic acid versus docosahexaenoic acid in mild-to-moderatedepression: a randomized, double-blind, placebo-controlled trial. Eur Neuropsychopharmacol.2013 Jul;23(7):636–44. doi: 10.1016/j.euroneuro.2012.08.003
44. Lange K.W. Omega-3 fatty acids and mental health. Glob. Health. J. 2020,4:18–30. doi.org/10.1016/j.glohj.2020.01.004
45. Gómez-Pinilla F. Brain foods: the effects of nutrients on brain function. Nat Rev Neurosci.2008 Jul;9(7):568–78. doi: 10.1038/nrn2421. PMID: 18568016; PMCID: PMC2805706.
46. Jahangard L, Sadeghi A, Ahmadpanah M, Holsboer-Trachsler E, Sadeghi BahmaniD, Haghighi M, Brand S. Influence of adjuvant omega-3-polyunsaturated fatty acids on depression,sleep, and emotion regulation among outpatients with major depressive disorders- Results from a double-blind, randomized and placebo-controlled clinical trial.J. Psychiatr. Res. 2018 Dec;107:48–56. doi: 10.1016/j.jpsychires.2018.09.016
47. Moritz B, Schmitz AE, Rodrigues ALS, Dafre AL, Cunha MP. The role of vitamin C in stress-related disorders. J NutrBiochem. 2020 Nov;85:108459. doi: 10.1016/j.jnutbio.2020.108459
48. Wang Y, Liu XJ, Robitaille L, Eintracht S, MacNamara E, Hoffer LJ. Effects of vitamin C and vitamin D administration on moodand distress in acutely hospitalized patients. Am. J. Clin. Nutr. 2013 Sep;98(3):705–11. doi: 10.3945/ajcn.112.056366
49. Stringham NT, Holmes PV, Stringham JM. Supplementation with macular carotenoids reduces psychologicalstress, serum cortisol, and sub-optimal symptoms of physical and emotional healthin young adults. Nutr. Neurosci. 2018 May;21(4):286–296. doi: 10.1080/1028415X.2017.1286445
50. Gautam M, Agrawal M, Gautam M, Sharma P, Gautam AS, Gautam S. Role of antioxidants in generalised anxiety disorder anddepression. Indian J Psychiatry. 2012 Jul;54(3):244–7. doi: 10.4103/0019-5545.102424
51. Hoepner CT, McIntyre RS, Papakostas GI. Impact of Supplementation and Nutritional Interventionson Pathogenic Processes of Mood Disorders: A Review of the Evidence. Nutrients.2021 Feb 26;13(3):767. doi: 10.3390/nu13030767
52. Cheng YC, Huang YC, Huang WL. The effect of vitamin D supplement on negative emotions:A systematic review and meta-analysis. Depress Anxiety. 2020 Jun;37(6):549-564.doi: 10.1002/da.23025
53. Richardson DP, Lovegrove JA. Nutritional status of micronutrients as a possible andmodifiable risk factor for COVID-19: a UK perspective. Br. J. Nutr. 2021 Mar 28;125(6):678–684. doi: 10.1017/S000711452000330X
54. Young LM, Pipingas A, White DJ, Gauci S, Scholey A. A Systematic Review and Meta-Analysis of B Vitamin Supplementationon Depressive Symptoms, Anxiety, and Stress: Effects on Healthy and 'At-Risk' Individuals.Nutrients. 2019 Sep 16;11(9):2232. doi: 10.3390/nu11092232
55. Kennedy DO, Veasey R, Watson A, Dodd F, Jones E, Maggini S, Haskell CF. Effects of high-dose B vitamin complex with vitamin Cand minerals on subjective mood and performance in healthy males. Psychopharmacology(Berl). 2010 Jul;211(1):55–68. doi: 10.1007/s00213-010-1870-3
56. Macpherson H, Rowsell R, Cox KH, Scholey A, Pipingas A. Acute mood but not cognitive improvements following administrationof a single multivitamin and mineral supplement in healthy women aged 50 and above:a randomised controlled trial. Age (Dordr). 2015 Jun;37(3):9782. doi: 10.1007/s11357-015-9782-0
57. Allaert FA, Courau S, Forestier A. Effect of magnesium, probiotic, and vitamin food supplementationin healthy subjects with psychological stress and evaluation of a persistent effectafter discontinuing intake. Panminerva Med. 2016 Dec;58(4):263–270. Epub 2016 Jun 16. PMID: 27309258.
58. Громова О.А., Торшин И.Ю., КалачеваА.Г. Дотации магния для повышения резерва адаптациии стрессоустойчивости организма в период пандемии. РМЖ (Электронное издание), июль 2020. https://www.rmj.ru/articles/infektsionnye_bolezni/dotatsii-magniya-dlya-povysheniya-rezerva-adaptats...
Gromova O.A., Torshin I.Yu., Kalacheva A.G.Magnesium subsidies to increase the body's adaptation reserve and stress resistanceduring a pandemic. BC (Electronic edition), July 2020 (in Russ.). https://www.rmj.ru/articles/infektsionnye_bolezni/dotatsii-magniya-dlya-povysheniya-rezerva-adaptats...
59. Тарасов Е.А., Блинов Д.В., ЗимовинаУ.В., Сандакова Е.А. Дефицит магния и стресс: вопросы взаимосвязи,тесты для диагностики и подходы к терапии. Терапевтический архив. 2015;87(9):114–122.https://doi.org/10.17116/terarkh2015879114-122
TarasovEA,BlinovDV,ZimovinaUV,Sandakova EA. Magnesium deficiency and stress: Issues of their relationship,diagnostic tests, and approaches to therapy. Terapevticheskii Arkhiv. 2015;87(9):114‑122 (in Russ.). https://doi.org/10.17116/terarkh2015879114-122
60. Slutsky I, Abumaria N, Wu LJ, Huang C, Zhang L, Li B, Zhao X, GovindarajanA, Zhao MG, Zhuo M, Tonegawa S, Liu G. Enhancement of learning and memory by elevating brainmagnesium. Neuron. 2010 Jan 28;65(2):165–77. doi: 10.1016/j.neuron.2009.12.026
61. Noah L, Pickering G, Mazur A, Dubray C, Hitier S, Dualé C, Pouteau E. Impact of magnesium supplementation, in combination withvitamin B6, on stress and magnesium status: secondary data from a randomized controlledtrial. Magnes Res. 2020 Aug 1;33(3):45–57. doi: 10.1684/mrh.2020.0468
62. Стресс: причины и последствия, лечениеи профилактика. Клинические рекомендации / Акарачкова Е.С., Байдаулетова А.И., БеляевА.А., Блинов Д.В, Громова О.А., Дулаева М.С., Замерград М.В, Исайкин А.И., КадыроваЛ.Р., Клименко А.А., Кондрашов А.А., Косивцова О.В., Котова О.В., Лебедева Д.И.,Медведев В.Э., Орлова А.С., Травникова Е.В., Яковлев О.Н. – СПб.: Скифия-принт;М.: Профмедпресс, 2020. – 138 с.
Stress:causesandconsequences,treatmentandprevention.Clinicalrecommendations/ Akarachkova E.S., Baidauletova A.I., Belyaev A.A., Blinov D.V., Gromova O.A., Dulaeva M.S., Zamergrad M.V., Isaikin A.I., Kadyrova L.R., Klimenko A.A., Kondrashov A.A., Kosivtsova O.V., Kotova O.V., Lebedeva D.I., Medvedev V.E., Orlova A.S., Travnikova E. V., Yakovlev O.N. St. Petersburg: Scythia-print; M.: Profmedpress, 2020.138 p. (in Russ.).
63. Каркищенко Н.Н., Каркищенко В.Н., ЛюблинскийС.Л., Капанадзе Г.Д., Шустов Е.Б., Ревякин А.О., Болотских Л.А., Касинская Н.В.,Станкова Н.В. Роль микроэлементов в спортивном питании ибезопасность металлохелатов. Биомедицина. 2013;2:12–41. https://journal.scbmt.ru/jour/article/view/251/156
Karkischenko N.N., Karkischenko V.N.,Lyublinskiy S.L., Kapanadze G.D.,ShustovE.B.,RevyakinA.O.,Bolotskikh L.A., Kasinskaya N.V.,StankovaN.V.Role of microcells in the sports nutrition and safety of metalchelates. J. Biomed. 2013;1(2):12–41(in Russ.) https://journal.scbmt.ru/jour/article/view/251/156
64. Domitrz I, Cegielska J. Magnesium as an Important Factor in the Pathogenesis andTreatment of Migraine-From Theory to Practice. Nutrients. 2022 Mar 5;14(5):1089.doi: 10.3390/nu14051089
65. Bannai M, Kawai N. New therapeutic strategy for amino acid medicine: glycine improves the qualityof sleep. J. Pharmacol. Sci. 2012;118(2):145–8. doi: 10.1254/jphs.11r04fm
66. Sawada T, Yokoi K. Effect of zinc supplementation on mood states in young women: a pilot study.Eur. J. Clin. Nutr. 2010 Mar;64(3):331–3. doi: 10.1038/ejcn.2009.158
67. Li Z, Li B, Song X, Zhang D. Dietary zinc and iron intake and risk of depression: Ameta-analysis. Psychiatry Res. 2017 May;251:41–47. doi: 10.1016/j.psychres.2017.02.006
68. Da Silva LEM, de Santana MLP, Costa PRF, Pereira EM, Nepomuceno CMM, QueirozVAO, de Oliveira LPM, Machado MEPDC, de Sena EP. Zinc supplementation combined with antidepressant drugsfor treatment of patients with depression: a systematic review and meta-analysis.Nutr. Rev. 2021 Jan 1;79(1):1–12. doi: 10.1093/nutrit/nuaa039
69. Portugal-Nunes C, Castanho TC, Amorim L, Moreira PS, Mariz J, Marques F,Sousa N, Santos NC, Palha JA. Iron Status is Associated with Mood, Cognition, and Functional Ability inOlder Adults: A Cross-Sectional Study. Nutrients. 2020 Nov 23;12(11):3594. doi:10.3390/nu12113594
70. Kapustin М.А., Chubavora А.S., Cigankov V.G., Kurchenko V.P. Isolation of curcuminoids from the Curcuma longa L andinvestigation of the composition of the obtained preparation using chromatographicmethods of analysis. Proceedings of the Belarusian State University. 2016; 11(2):248–262.http://www.bio.bsu.by/proceedings/en/?act=7&id=542
71. Ramaholimihaso T, Bouazzaoui F, Kaladjian A. Curcumin in Depression: Potential Mechanisms of Actionand Current Evidence-A Narrative Review. Front Psychiatry. 2020 Nov 27;11:572533.doi: 10.3389/fpsyt.2020.572533
72. Kanchanatawan B, Tangwongchai S, Sughondhabhirom A, Suppapitiporn S, HemrunrojnS, Carvalho AF, Maes M. Add-on Treatment with Curcumin Has Antidepressive Effects in Thai Patientswith Major Depression: Results of a Randomized Double-Blind Placebo-Controlled Study.Neurotox Res. 2018 Apr;33(3):621–633. doi: 10.1007/s12640-017-9860-4
73. Lopresti AL, Drummond PD. Efficacy of curcumin, and a saffron/curcumin combinationfor the treatment of major depression: A randomised, double-blind, placebo-controlledstudy. J Affect Disord. 2017 Jan 1;207:188–196. doi: 10.1016/j.jad.2016.09.047
74. Improved Oral Bioavailability of Curcumin Incorporatedinto Micelles 2016. (ClinicalTrials.gov Identifier: NCT01982734).
75. Комарова О.Н., Хавкин А.И.Взаимосвязь стресса, иммунитета и кишечной микробиоты. Педиатрическая фармакология. 2020;17(1):18–24. doi: 10.15690/pf.v17i1.2078.Komarova О.N., Khavkin A.I. CorrelationBetween Stress, Immunity and Intestinal Microbiota. Pediatricheskaya farmakologiya— Pediatric pharmacology. 2020;17(1):18–24(in Russ.). doi: 10.15690/pf.v17i1.207
76. Акарачкова Е.С., Котова О.В., КадыроваЛ.Р. Эпидемия Covid-19. Стресс-связанные последствия: учебноепособие, 2020.
Akarachkova E.S., Kotova O.V., Kadyrova L.R. Covid-19 epidemic. Stress related consequences. Tutorial,2020 (in Russ.).
77. Chen Y, Gu S, Chen Y, Lu H, Shi D, Guo J, Wu WR, Yang Y, Li Y, Xu KJ, DingC, Luo R, Huang C, Yu L, Xu M, Yi P, Liu J, Tao JJ, Zhang H, Lv L, Wang B, ShengJ, Li L. Six-month follow-upof gut microbiota richness in patients with COVID-19. Gut. 2022 Jan;71(1):222–225. doi: 10.1136/gutjnl-2021-324090
78. Peng J, Zhang M, Yao G, Kwok LY, Zhang W. Probiotics as Adjunctive Treatment for Patients ContractedCOVID-19: Current Understanding and Future Needs. Front Nutr. 2021 Jun 10;8:669808.doi: 10.3389/fnut.2021.669808
79. Meijer K, de Vos P, Priebe MG. Butyrate and other short-chain fatty acids as modulatorsof immunity: what relevance for health? Curr. Opin. Clin. Nutr. Metab. Care. 2010Nov;13(6):715–21. doi: 10.1097/MCO.0b013e32833eebe5
80. Каштанова Д.А., Егшатян Л.В., ТкачеваО.Н. Участие микробиоты кишечника человека в процессаххронического системного воспаления. Клин. микробиол. антимикроб. химиотер. 2015;17(4):310–317.
Kashtanova D.A., Egshatyan L.V., TkachevaO.N. The Involvement of Human Gut Microbiota in Chronic Systemic Inflammation.Clinical microbiology and antimicrobial chemotherapy. 2015;17(4):310–317 (in Russ.)https://www.researchgate.net/publication/312523645_The_Involvement_of_Human_Gut_Microbiota_in_Chroni...
81. Taylor AM, Holscher HD. A review of dietary and microbial connections to depression,anxiety, and stress. Nutr Neurosci. 2020 Mar;23(3):237–250. doi: 10.1080/1028415X.2018.1493808
82. Liu G, Chong HX, Chung FY, Li Y, Liong MT. Lactobacillus plantarum DR7 Modulated Bowel Movement andGut Microbiota Associated with Dopamine and Serotonin Pathways in Stressed Adults.Int. J. Mol. Sci. 2020 Jun 29;21(13):4608. doi: 10.3390/ijms21134608
83. Chong HX, Yusoff NAA, Hor YY, Lew LC, Jaafar MH, Choi SB, Yusoff MSB, WahidN, Abdullah MFIL, Zakaria N, Ong KL, Park YH, Liong MT. Lactobacillus plantarum DR7 alleviates stress and anxietyin adults: a randomised, double-blind, placebo-controlled study. Benef Microbes.2019 Apr 19;10(4):355–373. doi: 10.3920/BM2018.0135
Сведения об авторах
Орлова Светлана Владимировна, д.м.н.,проф., зав. кафедрой диетологии и клинической нутрициологии1. E-mail:orlova-sv@rudn.ru. ORCID: 0000-0002-4689-3591
Никитина Елена Александровна, к.м.н.,доцент кафедры диетологии и клинической нутрициологии1. E-mail: nikitina-ea1@rudn.ru.ORCID: 0000-0003-3220-0333
Балашова Наталья Валерьевна, к.б.н.,доцент кафедры диетологии и клинической нутрициологии1. E-mail: balashovaN77@mail.ru.ORCID: 0000-0002-0548-3414
Подопригора Ирина Валерьевна,к.м.н., доцент, зав. кафедрой микробиологии им. В.С. Киктенко медицинского факультета1.E-mail: podoprigora-iv@rudn.ru. ORCID:0000-0003-4099-2967
Пронина Олеся Евгеньевна,врач-диетолог2. E-mail: pronina.doctor@yandex.ru. ORCID:0000-0002-5250-5911
1ФГАОУ ВО «Российский университетдружбы народов», Москва
2Клиника«Медгород», Москва
Автор для переписки: ОрловаСветлана Владимировна. E-mail: rudn_nutr@mail.ru
About authors
Orlova Svetlana V.,D. M. Sci. (habil.),professor, head of Dept of Dietetics and Clinical Nutritiology1. E-mail:rudn_nutr@mail.ru. ORCID: 0000-0002-4689-3591
Nikitina Elena A.,PhD Med, assistantprofessor at Dept of Dietetics and Clinical Nutritiology1. E-mail: nikitina-ea1@rudn.ru.ORCID: https://orcid.org/0000-0003-3220-0333
Balashova Natalya V.,PhD Bio Sci, assistantat Dept of Dietetics and Clinical Nutritiology1. E-mail: balashovaN77@mail.ru.ORCID: 0000-0002-0548-3414
Podoprigora Irina.V.,PhD Med, associate professor, head of Dept of Microbiology. V.S.Kiktenko Faculty of Medicine1. E-mail: podoprigora-iv@rudn.ru. ORCID:0000-0003-4099-2967
Pronina Olesya E., dietician2. E-mail: pronina.doctor@yandex.ru. ORCID: 0000-0002-5250-5911
1Russian University of Peoples' Friendship, Moscow, Russia
2Clinic "Medgorod", Moscow, Russia
Corresponding author: Orlova Svetlana V. E-mail: rudn_nutr@mail.ru




